La osteoartritis u osteoartritis de la articulación de la cadera (coxartrosis) es una destrucción crónica que se desarrolla gradualmente del cartílago articular y los huesos.
Con la patología, la composición del líquido sinovial (líquido en la cavidad articular) en la cápsula articular de la región pélvica cambia. El tejido del cartílago pierde su elasticidad, densidad y se cubre de grietas. La presión sobre el hueso aumenta, esto contribuye a la aparición de crecimientos marginales (espinas u osteofitos en el borde de la articulación), la formación de quistes y erosiones. Hay degeneración de tejidos, pérdida de sus funciones y destrucción.
La patología aparece debido a:
- estrés constante (por ejemplo, por entrenamiento deportivo o sobrepeso);
- Envejecimiento (edad después de 60 años);
- Disminución de la resistencia del tejido del cartílago debido a diversas enfermedades: por ejemplo, artritis reactiva, artritis reumatoide; En la estructura del cartílago, el contenido de agua y colágeno disminuye, se destruye rápidamente incluso con estrés normal (caminar, correr).
Al inicio de la enfermedad, después del esfuerzo, una persona siente dolor al caminar. Un poco más tarde, hacia el final del día, la cojera se une a los síntomas.
Con el tiempo (en promedio después de 3-5 años), la patología puede conducir a una restricción en los movimientos activos (flexión, rotación, extensión de la cadera), discapacidad parcial o completa (esto ocurre en el 98% de los casos).
La coxartrosis (artrosis de cadera) es incurable. Progresa durante toda la vida.
Si al comienzo del desarrollo de la enfermedad (etapas 1-2) se pueden detener los cambios, en etapas posteriores (etapas 3-4) el problema se resuelve quirúrgicamente.
Si sospechan una enfermedad, recurren a un reumatólogo, cirujano ortopédico.
El mecanismo de desarrollo de la enfermedad.
La articulación de la cadera consta de la cabeza femoral y el acetábulo, que están cubiertos de cartílago liso. Aseguran que la cabeza se deslice suavemente durante la conducción.
Bajo la influencia de varios factores, los tejidos de la articulación envejecen más rápido:
- La patología comienza con un cambio en la composición del líquido sinovial.
- Esto conduce a un trastorno metabólico, "inanición" y muerte de las células del cartílago (condrocitos).
- Con el tiempo, la superficie de la articulación se afloja, pierde elasticidad y fuerza y se desgarra.
- Las funciones de absorción de impactos del cartílago disminuyen y aumenta la presión sobre los huesos.
- Las piezas rotas de cartílago provocan el desarrollo de inflamación y sinovitis reactiva (inflamación de la membrana articular después de una enfermedad infecciosa: gripe, infección por enterovirus, sarampión, etc. ).
- El tejido óseo se vuelve más denso, aparecen focos de isquemia (suministro de sangre alterado), quistes y erosión.
- Para compensar (reducir) la presión sobre el hueso, el cartílago crece en los bordes y se osifica y forma espinas (osteofitos).
Esto destruye las superficies articulares de los huesos, deforma la articulación y restringe el movimiento en ella. Los músculos circundantes disminuyen notablemente y pierden fuerza (atrofia).
En las etapas posteriores de la enfermedad, la marcha se deforma (recuerda a un "pato"). El paciente se tambalea de un pie a otro, comienza a cojear severamente, apenas puede moverse y, finalmente, queda discapacitado (incapaz de cuidarse a sí mismo y caminar sin ayuda).
¿Cómo se trata la osteoartritis de la articulación de la cadera? Los medicamentos son efectivos en la primera etapa, la salida en la siguiente etapa es la intervención quirúrgica.
Causas de la osteoartritis de la articulación de la cadera.
Las razones del desarrollo de la patología:
- carga excesiva en la articulación (entrenamiento deportivo, características ocupacionales, obesidad);
- una disminución en la fuerza del cartílago articular en el contexto de una patología crónica (por ejemplo, en la artritis reumatoide o reactiva).
El desarrollo de la enfermedad puede provocar una serie de condiciones:
| Procesos que provocan el desarrollo de artrosis. | Patologías que reducen la fuerza de la articulación. |
|---|---|
Lesiones, lesiones (fracturas, desgarros, desgarros de ligamentos) |
Artritis (inflamación de las articulaciones) |
Operaciones: por ejemplo, extracción del menisco, plástico (restauración de la integridad) de los ligamentos. |
Problemas metabólicos (gota, hipoestrogenismo (niveles disminuidos de la hormona estrógeno en la sangre) durante la menopausia en mujeres) |
Estabilidad limitada de la pierna (pie plano; displasia: desarrollo anormal de tejido como resultado de enfermedades congénitas) |
Tumores (sarcoma, quistes) |
Problemas de columna (escoliosis) |
Enfermedades sistémicas del tejido conectivo (artritis reumatoide, lupus eritematoso sistémico) |
Debilitamiento de músculos, ligamentos alrededor de la articulación. |
Hemartrosis (hemorragia capsular) |
Hipotermia (hipotermia) |
Osteocondropatía (aséptica, es decir, sin la participación de microorganismos, necrosis (necrosis tisular) del hueso) |
Inactividad física (estilo de vida insuficientemente activo) |
Condromatosis (malformación congénita del tejido óseo en relación con la formación de cartílago alterada) |
Interrupción del flujo sanguíneo a los tejidos (músculos, ligamentos) alrededor de la articulación. |
|
Osteocondrosis |
Factores de riesgo:
- Sexo (en los hombres, la enfermedad se desarrolla con menos frecuencia);
- Herencia (la probabilidad de la enfermedad de los familiares aumenta 2-3 veces).
Tres grados y 4 etapas de patología.
La enfermedad se desarrolla en varias etapas. Cada grado de patología se caracteriza por ciertos cambios:
Tres grados de enfermedad
| Grado de osteoartritis | Cambios característicos |
|---|---|
uno |
Dolor en el muslo después del ejercicio, que a veces se irradia a la rodilla; generalmente desaparece después de dormir o descansar |
2 |
|
Tercero |
|
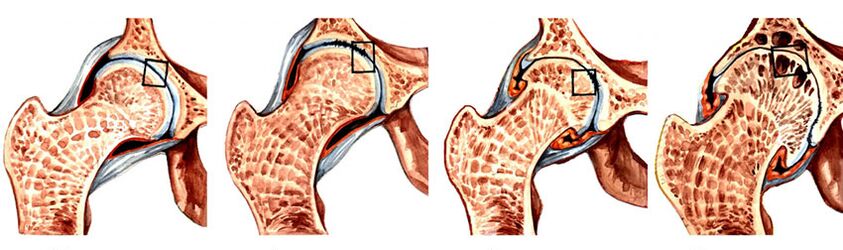
Cuatro niveles
En la coxartrosis hay 4 etapas de cambios que se pueden ver en una radiografía.
| Etapas | Signos de coxartrosis en el examen de rayos X |
|---|---|
uno |
|
2 |
|
Tercero |
|
cuatro |
Fusión completa del espacio articular (los síntomas acompañantes corresponden al grado 3 de la enfermedad) |
Síntomas típicos en diferentes etapas de la enfermedad.
En las primeras etapas, una persona siente dolor después de un esfuerzo físico. Poco a poco, los signos de la osteoartritis aumentan, el dolor se intensifica, se siente todo el tiempo, después del descanso no desaparece.
En las etapas 2-3, la marcha cambia a una marcha como un pato, que recuerda a una "marcha de pato". Una persona comienza a cuidar una extremidad, a caminar con más cuidado y no a sobrecargarse; como resultado, los músculos se atrofian, y se hacen más cortos que los demás y se produce la cojera.
A medida que avanza la enfermedad, al paciente le resulta más difícil inclinarse hacia adelante y mover las caderas. En las últimas etapas, hay una deformación de la articulación, lo que conduce a la inmovilidad completa de la extremidad y la discapacidad.
Síntomas de la etapa 1:
- Dolor sordo y doloroso que desaparece después del descanso.
- En ocasiones, molestias en la ingle y la rodilla.
Síntomas de la etapa 2:
- Dolor con esfuerzo ligero, por la noche, después del descanso ("comienzo");
- crujido o crujido característico durante el movimiento;
- es difícil doblar y abducir la extremidad;
- Se forman los cambios de marcha, la persona cojea, se balancea de un pie a otro;
- Calambres musculares (contracción involuntaria), disminuyen bruscamente con el tiempo, pierden fuerza.
Síntomas de la etapa 3:
- El dolor se siente todo el tiempo;
- crujidos o crujidos pronunciados;
- Los músculos están atrofiados;
- la pierna se acorta (se alarga en el 10% de los casos), debido a la destrucción del cartílago y una disminución de su altura;
- El movimiento en la articulación es casi imposible;
- una persona es prácticamente incapaz de moverse sin ayuda.
Con el avance del proceso patológico, aparece la discapacidad completa.

Posibles complicaciones
- Muerte del tejido.
- Abultamiento (empuje) del acetábulo.
- Deformidad espinal (cifosis y escoliosis).
- Artrosis de rodilla (gonartrosis).
- Artritis, bursitis (inflamación aguda del tejido articular).
- Anquilosis (fusión de tejidos, inmovilidad completa de la pierna).
diagnóstico
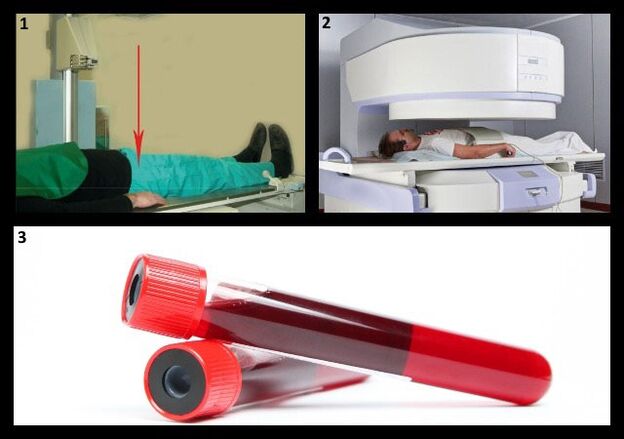
El método más importante para diagnosticar la osteoartritis de cadera es la radiografía. Con su ayuda, se determina el grado de la enfermedad.
Para determinar el estado de los tejidos blandos, a veces es necesario someterse a una tomografía computarizada o resonancia magnética adicional.
Los indicadores para las pruebas de laboratorio (análisis de sangre general y bioquímico, coagulograma - prueba de coagulación sanguínea, análisis de orina) en la osteoartritis permanecen sin cambios.
Sin embargo, con inflamación simultánea de la cápsula sinovial (sinovitis reactiva):
- aumenta la velocidad de sedimentación globular (VSG);
- aumenta el contenido de ácidos siálicos y seromucoides (sustancias que indirectamente indican inflamación).
Métodos de tratamiento
Según los resultados del diagnóstico, el médico determina el grado de daño articular y su tratamiento. La enfermedad no se puede curar por completo. En las dos primeras fases es posible suspenderlo con medicación. La movilidad posterior solo se puede restaurar con endoprótesis.
Tratamiento conservador
El médico prescribe una serie de medicamentos que ayudan a eliminar el dolor, la inflamación de los tejidos, los espasmos musculares y mejoran la condición del cartílago.
Para tratar a un paciente en una etapa de exacerbación:
| Nombre del grupo de drogas | Causa |
|---|---|
Condroprotectores |
Inhibe y previene la destrucción del cartílago, mejora la composición del líquido sinovial y nutre los condrocitos |
Medicamentos antiinflamatorios no hormonales. |
Elimina el dolor y la inflamación. |
Relajantes musculares |
Aliviar los espasmos |
Agentes hormonales |
Tienen efectos analgésicos, antialérgicos, antiedema y fuertes antiinflamatorios. |
Vasodilatadores |
Elimina los calambres, mejora la circulación sanguínea y mejora el suministro de nutrientes a los tejidos periarticulares, promueve su rápida recuperación. |
Ungüentos, líquidos, crema tópica. |
Mejora la microcirculación y el metabolismo en los tejidos, irrita, alivia el dolor, alivia la inflamación |
terapia física
Para acelerar el metabolismo y la reparación de tejidos, la enfermedad se trata mediante métodos fisioterapéuticos:
- Aplicaciones de barro;
- Sobrecalentamiento con parafina u ozoquerita ("cera perfumada"; fósil natural del grupo de los aceites);
- estimulación eléctrica (exposición a corrientes de pulso de diferentes frecuencias);
- Terapia con láser (tratamiento con radiación óptica);
- Terapia de ultrasonido (el procedimiento cura con vibraciones mecánicas de alta frecuencia);
- Acupuntura (acupuntura);
- Masaje terapéutico.
La movilidad del muslo también se restaura mediante un procedimiento especial: tracción (tracción de hardware). Estiran la cápsula articular, dan a las superficies articulares la posición correcta y las alivian. La enfermedad se trata con un curso de 10-12 procedimientos.

Ejercicios de terapia de movimiento.
Para fortalecer los músculos y ligamentos del muslo con 1 y 2 grados de la enfermedad, se prescribe una terapia de ejercicios.
Durante el período de recuperación, los ejercicios se realizan bajo la guía y supervisión de un fisioterapeuta (en un hospital).
Terapia física:
- Acostado boca abajo, levante lentamente la pierna de 6 a 8 pulgadas, bloquee y sostenga el mayor tiempo posible (hasta 30 segundos).
- Tumbado de lado, tire lentamente de las rodillas dobladas hacia el pecho (lo más lejos posible).
- Desde la misma posición, doble la pierna debajo de usted a la altura de la rodilla, estire la otra y levántela 45 grados sobre el piso, sosteniéndola durante 20-30 segundos.
- Tumbado de espaldas, coloque las manos debajo de la cabeza, las piernas dobladas a la altura de las rodillas, separadas al ancho de los hombros. Levante lentamente la pelvis, mantenga esta posición durante 10-15 segundos, bájela (el efecto de los ejercicios será cuandoTratar la osteoartritis de la articulación de la cadera. de esta manera todos los días).
- Repite el ejercicio anterior con las rodillas juntas.
- Párese con los pies separados (al ancho de los hombros), inclínese y toque su pie sin doblar las rodillas.
- Acuéstese boca arriba con las piernas estiradas y tire de los calcetines hacia la cabeza, tratando de tocar el suelo (detrás de la cabeza).
- En la misma posición, flexiona las rodillas, conéctalas, gira a la izquierda y a la derecha, intentando tocar el suelo con las rodillas. Presione la espalda y los hombros contra el suelo.
- Con las rodillas separadas al ancho de los hombros, junte y separe las rodillas (gradualmente más amplias).



Repite cada ejercicio de 10 a 15 veces al día, haciéndolo lentamente y sin tensiones.Si experimenta alguna sensación incómoda o dolorosa, detenga la actividad.
Cuando se requiere cirugía
Es necesaria la intervención quirúrgica:
- cuando la patología progresa;
- si el paciente está preocupado por un dolor intenso y persistente;
- cuando la deformación de la articulación interfiere con el movimiento completo;
- en la etapa 3 de la enfermedad.
Artroplastia
La artroplastia es un tipo de corrección quirúrgica.
Se produce en las primeras etapas de la enfermedad con:
- Deformidades articulares;
- Destrucción de cartílago;
- la aparición de contracturas (fusión de tejidos, fijación del muslo en una posición forzada).
En endoprótesis, las superficies articulares se corrigen:
- Se eliminan fragmentos, crecimientos de cartílago, focos de necrosis.
- Dar a las superficies de las articulaciones una forma anatómica normal (reducir, eliminar los crecimientos óseos) y triturar.
- Las depresiones y las protuberancias se rellenan con material plástico (implante artificial).
Luego, las partes anatómicas de la articulación se alinean y se refuerzan con placas de metal.
Después de la endoprótesis:
- en los días 4-5 se permite que el paciente se siente;
- después de 1, 5–2 semanas - caminar, apoyarse en muletas;
- después de 3 semanas, ejercite las caderas con terapia de ejercicios y camine sin muletas.
Durante el mismo período, se prescriben procedimientos fisioterapéuticos (masaje terapéutico).
La recuperación completa toma de 2 a 6 meses.
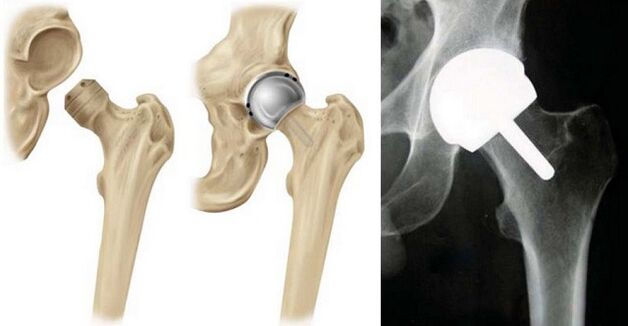
Endoprótesis
En etapas posteriores, además de las deformidades articulares que no se pueden corregir con otros métodos, se prescribe el tratamiento quirúrgico de la osteoartritis de la articulación de la cadera o el reemplazo con un implante artificial.
Técnica endoprotésica:
- retire el cartílago del acetábulo y la cabeza del hueso de la cadera, muela la superficie;
- se implanta una cavidad glenoidea artificial y, en lugar de la cabeza articular, una bisagra en la pierna;
- los implantes se fijan con cemento médico o perforando un canal en el que se atornilla la prótesis;
- Combinar partes de la articulación;
- comprobar su trabajo (flexión-flexión de la pierna);
- reforzado con placas de metal.
La fase de recuperación es la misma que después de una endoprótesis.
La prótesis funciona hasta por 20 años. Las funciones de las piernas se restauran por completo en el 97% de los casos (también se permite el estrés atlético).
prevención
Se requieren medidas generales de promoción de la salud para prevenir la osteoartritis:
- Ajuste su dieta con la ayuda de su médico.
- Lleva un estilo de vida activo.
- Protege la articulación del estrés excesivo.
- No enfríe demasiado.
- Evite los zapatos incómodos.
Para evitar una mayor destrucción de la articulación con osteoartritis existente, se recomienda:
- participar constantemente en ejercicios de fisioterapia;
- realizar un tratamiento anual de sanatorio y spa;
- Repetir el masaje terapéutico 2-3 veces al año.
Pronóstico de la enfermedad
La coxartrosis es una de las formas más comunes y graves de osteoartritis deformante (60% de todos los casos de osteoartritis). La enfermedad no se puede curar por completo. Progresa durante toda la vida.
En las primeras etapas (1 y 2), los métodos conservadores (terapia de ejercicio, masajes, medicamentos) pueden interrumpir el desarrollo de la patología, retrasar la aparición de síntomas graves en 5 años (y más).
En una etapa tardía (3), la enfermedad conduce a la inmovilización de la articulación enferma (esta es una discapacidad de los grupos 1, 2 o 3). En este caso, se realiza una artroplastia, después de lo cual se restauran las funciones en el 97% de los casos.
















































